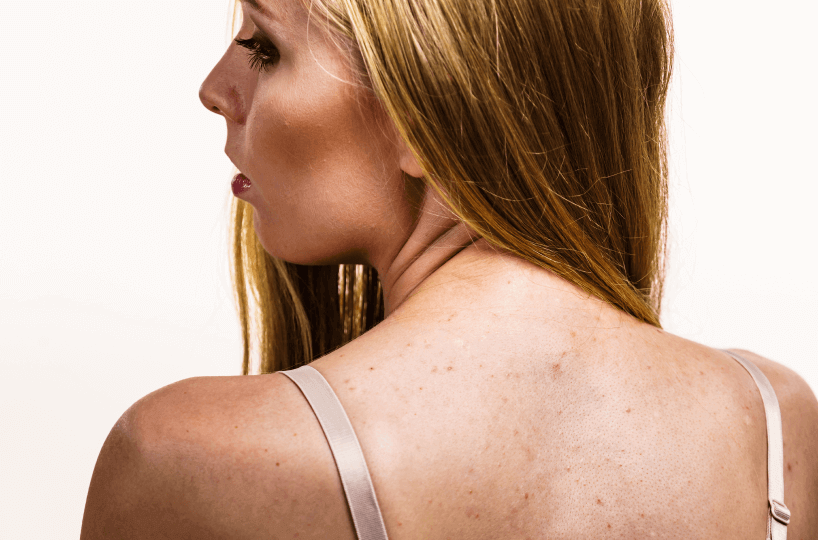Постакне: как вылечить заболевание и убрать следы

21.04.2023

7 487

6 мин

Содержание
Что такое постакне
Почему они появляются
Какие бывают
Как от них избавиться
Как их спрятать
Как их предотвратить
Почему они появляются
Какие бывают
Как от них избавиться
Как их спрятать
Как их предотвратить
Угревая сыпь (акне) – распространённое заболевание, особенно
среди подростков. Акне также встречается у значительного числа
лиц старше 20 лет, в особенности у женщин, в том числе они
могут проявиться впервые во взрослом возрасте. Лицо, грудь и
верхняя часть спины - наиболее уязвимые части.
К сожалению, навсегда избавиться от акне, не оставив никаких
следов, сложно. Этому способствует только крайне лёгкое
течение болезни и своевременное, правильное лечение. Зачастую
акне, как и любая другая болезнь, не проходит бесследно.
Осложнения, вызванные акне, такие как рубцы или
гиперпигментация принято называть «постакне». Остановимся на
этом подробнее.
Что такое постакне
По разным данным, последствия наблюдаются у 90% пациентов с
угревой сыпью и напрямую зависит от степени тяжести
заболевания. То есть, чем тяжелее болезнь, тем выше
вероятность образования рубцов.
Следы представляют собой мягкие, депигментированные участки
поверхности и делятся два типа:
- Шрамы с избыточным количеством ткани;
- Следы с недостаточным количеством ткани.
Причины появления и области локализации постакне
Рубцовые изменения и гиперпигментация после акне оказывают
самое существенное влияние на психологическое состояние
пациентов и их качество жизни. Наиболее частая причина
появления постакне – это изменение структуры кожи, когда
соединительная ткань модифицирует области, поражённые
воспалением. По разрешению различных видов акне нередко
остаются рубцы. Рубцы формируются примерно у 95% пациентов с
акне. Любые воспалительные элементы при акне могут привести
к формированию рубцов, особенно у пациентов, склонных к их
образованию. Выделены наиболее высокие факторы риска,
которые могут привести к формированию постакне:
- тяжелая форма акне (но рубцы могут развиться при легком и среднетяжелом течении акне);
- отягощенная наследственность (пост-акне у родственников);
- длительность заболевания и выраженность воспаления;
- длительность заболевания до начала лечения (наиболее значимый фактор).
- манипуляции с акне (выдавливание, самоэкскориация, небрежная экстракция косметологом);
- начало заболевания в раннем возрасте;
- частые рецидивы заболевания;
- локализация акне в области туловища;
- этническая принадлежность (наиболее предрасположены к развитию поствоспалительной гиперпигментации люди с III–VI фототипии кожи по Фитцпатрику).
Что такое постакне-рубцы

Пост-акне рубцы могут быть от едва заметных поверхностных до
глубоких. В зависимости от характера заболевания, пост-акне
рубцы разделяют на три типа:
- Атрофические
- Гипертрофические
- келоидные
- V-образные;
- M-образные;
- U-образные.
- Пятнистая. Эритематозные, гипер- или гипопигментированные плоские поверхностные рубчики. Заметны для пациента или исследователя независимо от расстояния.
- Легкая. Легкая атрофия или гипертрофия. Могут быть незаметны с расстояния 50 см или более. Легко корректируются маскировочной косметикой, щетиной у мужчин или волосами при локализации на туловище (спина и грудь).
- Средняя. Умеренная атрофия или гипертрофия. Заметны с расстояния 50 см или более. Не полностью корректируются маскировочной косметикой, щетиной у мужчин или волосами при локализации на туловище (спина и грудь).
- Выраженная. Тяжелые атрофические или гипертрофические рубцы (келоиды). Хорошо различимы с расстояния 50 см и более. Не полностью корректируются маскировочной косметикой, щетиной у мужчин или волосами при локализации на туловище (спина и грудь).

Способы избавления от постакне
Арсенал современной косметологии позволяет оказывать как
общей терапевтический эффект, так и прицельное локальное
воздействие. Выбор метода лечения рубцов зависит от типа
рубца и тяжести течения, а также размеров вовлеченных
областей.
Для коррекции рубцов рекомендуют наружную терапию и
различные косметологические процедуры. Предпочтительными
методами коррекции атрофических рубцов пост-акне являются
филлеры, фракционные лазеры (аблятивные и неаблятивные),
микродермабразия, химические пилинги.
Для коррекции атрофических рубцов используют методы,
обновляющие поверхность кожи и различные хирургические
техники.
С помощью химических пилингов можно избавляться от
разрастания рогового слоя и закупорки фолликулов,
стимулировать эпителизацию и синтез нового коллагена.
Альфагидроксикислоты, находящиеся в составе пилингов, по
данным многочисленных исследований, стимулируют продукцию
коллагена, тормозят синтез меланина, и в целом улучшают
состояние кожи.
Мезотерапия – еще один эффективный метод
дерматокосметологии. Сеансы мезотерапии эффективны как при
наличии эритемы (покраснение), угрей без гнойного
содержимого, так и рубцов, застойных пятен и
гиперпигментации.
Биоревитализация – инъекции препаратов на основе
гиалуроновой кислоты. В литературе также имеются сведения об
использовании препаратов гиалуроновой кислоты для коррекции
атрофических рубцов после акне.
Лечение гипертрофических и келоидных рубцов включают
внутриочаговое введение глюкокортикостероидов, криотерапию,
силиконовые окклюзивные повязки, импульсный лазер на
красителях (PDL), фракционный лазер, хирургическое удаление
в сочетании с радиотерапией или внутриочаговым введением
глюкокортикостероидов.
Как и при ведении пациентов с атрофическими рубцами, при
гипертрофических и келоидных рубцах оптимальна комбинация
различных методов лечения.
Следует также подчеркнуть, что при одновременном
использовании методов коррекции и топических ретиноидов
ускоряется регенерация, обеспечивается профилактика
вторичной гиперпигментации и достигается оптимальный
эстетический результат.
Коррекцию постакне следует проводить под наблюдением врача.
Не назначайте себе никаких процедур самостоятельно.
Самолечение может ухудшить состояние кожи. Лучше
воспользоваться маскировкой.
Как быстро осветлить или замаскировать постакне
Чтобы помочь себе и выглядеть лучше можно прибегнуть к
небольшим хитростям. Например, использовать косметику и
средства по уходу, в составе которых содержится витамин С.
Отбеливающий эффект витамина С позволяет существенно снизить
проявления поствоспалительной гиперпигментации при постакне.
Не пренебрегайте визитом к косметологу. Он поможет провести
ряд процедур, направленных на отбеливание кожи лица. Сейчас
этот способ вполне доступен. Однако, нужно понимать, что
может потребоваться несколько процедур, чтобы избавиться от
пигментации.
Стоит напомнить, что ежедневный уход нужно осуществлять с
помощью специальной дерматокосметики, которая помогает
избавиться от последствий прыщей на лице.
Для нормализации работы сальных желёз могут использоваться
препараты, в состав которых входят цинк и сера. Цинк играет
важную роль в регенерации кожи, а сера обладает свойствами,
смягчающими и отшелушивающими роговой слой, кроме того имеет
хороший противомикробный эффект
4.
Как предотвратить появление прыщей и постакне
Терапевтического решения, позволяющего полностью
восстановить рубцовые изменения, на данный момент не
существует. Стоит обратить внимание на меры профилактики уже
во время лечения акне. Медицинская статистика позволяет
выделить факторы риска формирования рубцов и пигментации.
Восстановление барьерных функций кожи происходит в
результате комплексного воздействия на водные, тканевые и
клеточные уровни и имеет определённый срок. Между
воспалительными процессами на лице и спине и тяжестью
последствий есть прямая взаимосвязь и она показывает, что
самым лучшим способом избавиться от негативных последствий
является своевременное, современное, адекватное
медикаментозное лечение акне.
Однако, реабилитация часто откладывается из-за рекомендаций,
согласно которым коррекция проводится не раньше чем через
6—12 мес после окончания курса лечения акне. Но в некоторых
случаях коррекцию рубцов можно проводить одновременно с
медикаментозной терапией акне или сразу после окончания
основного курса лечения. Предполагается, что топические
ретиноиды снижают риск образования новых атрофических
рубцов, а также улучшает общую выраженность рубцов при акне.
Врач учитывает риски появления рубцов и выбирает подходящий
метод терапии, а в случае необходимости изменяет тактику
лечения. Поэтому крайне важно лечить акне и проявления
постакне под наблюдением специалиста дерматовенеролога и
косметолога

Информация проверена экспертом
Матушевская Е.В.
Доктор медицинских наук, профессор, член экспертного совета РОДВК
Литература:
- Уфимцева M.А., Симонова Н.В., Бочкарев Ю.М., Мыльникова Е.С., Жунисова Д.С. Методы клинической оценки и лечения атрофических рубцов постакне.
- Острецова М.Н., Современный взгляд на проблему этиопатогенеза и классификации рубцовых проявлений симптомокомплекса постакне // Российский журнал кожных и венерических болезней – 2017.
- Круглова Л.С., Грязева Н.В., Талыбова А.М. Симптомокомплекс постакне: методы профилактики и терапии. Клиническая дерматология и венерология. 2020.
- Свечникова Е.В., Дубина Л.Х., Кожина К.В. Современные представления о постакне. Новые возможности коррекции // Исследования по диссертационным темам // Медицинский альманах – 2018